富永愛法律事務所の弁護士 富永です。
くも膜下出血は死んでも仕方がない病気だと思っていませんか?
くも膜下出血で亡くなったら裁判では勝てないと思っていませんか?
このコラムでは、実際の裁判例とともに「くも膜下出血の見落とし」は裁判で勝てるのか解説します。

くも膜下出血見落としの裁判例
実際には、「頭が痛い」「吐き気がする」などと救急病院に行ったのに、「大丈夫、入院しなくてもいいよ」と家に帰されて、その後にくも膜下出血で亡くなってしまい病院を訴えたケースで、ご遺族側が勝訴している裁判例がいくつかあります。
ケース1
平成8年(1996年)、50歳だったAさんは、激しい頭痛と嘔吐を繰り返して、会社を休まなければいけないほどの頭痛が続いたことからクリニックを受診しました。診察した医師は、くも膜下出血のことを考えずに、大丈夫だから、といってCT検査をせずに家に帰してしまいました。その4日後に意識がない状態で救急搬送されましたが、亡くなりました。クリニックの医師は、患者さんが日頃からお酒を飲むのが好きで、ジョギングが趣味だったことから、お酒や、ジョギングなどの過度な運動のせいで頭痛や吐き気が起こっていると考えた、なとど説明しました。
裁判所の判断
「医師としては、患者がくも膜下出血を疑うべき症状を訴えている場合には、当該所見がくも膜下出血の症状か否かを判断するため、頭痛の発症形式、程度、持続時間、嘔吐や嘔気の有無や持続期間等について、詳細な問診を行い、くも膜下出血による頭痛に特徴的な事情の存否を聴取するべき注意義務がある」として、裁判所はCT検査をせずに、詳しい診察ができる病院へ搬送しなかったところに問題があると判断しました。
判決のポイント
くも膜下出血を疑うべき臨床所見が認められた場合…
- くも膜下出血の有無の確定診断をするためには、CT撮影が必須である
- 医師としては、くも膜下出血の疑いが払拭されない限り、CT撮影を行って出血の有無を確認すべき注意義務がある
- 自らCT撮影ができない場合には、CT撮影が可能な医療機関に直ちに転医させるべき注意義務がある
つまり、嘔吐を伴う激しい頭痛があったのだから、くも膜下出血を疑ってCT検査を実施すべきだったと医療機関側の責任を認めました。賠償金額は約8000万円でした。(大阪地裁平成15年10月29日判決 事件番号 平成14年(ワ)6489号)
ケース2
平成14年(2002年)に29歳の会社員だったBさんが、頭痛や発熱があって某市民病院に入院し、CT検査や血液検査を受けました。出血の有無を確認するための腰椎穿刺でキサントクロミー※という成分が認められましたが、病院は腰椎穿刺の針で刺した際の出血だと考え、くも膜下出血を疑わず髄膜炎と診断しました。
Bさんは抗ウイルス薬の治療を受け一旦退院しました。退院後も頭痛はずっと続いており、退院してから1週間後、自宅で意識のない状態で倒れているところを発見されました。その後、Bさんは寝たきりとなってしまいました。(※キサントクロミー:髄液が橙黄色を示す成分のことをいいます。髄液に混入した血液によって染色されて起こります。)
裁判所の判断
裁判所は、「臨床症状やCT所見だけでは,くも膜下出血,髄膜炎のいずれであるとも断定できないが」「腰椎穿刺の髄液検査結果において認められたキサントクロミーはくも膜下出血を疑わせる重要な徴表であるというべきである。」として、さらなる鑑別診断を怠り、くも膜下出血を見落とした過失があると判断しました。
判決のポイント
「キサントクロミーについてトラウマティックタップ(出血を伴う穿刺手技)の影響によるものと速断し,髄膜炎と診断した結果,さらなる鑑別診断を進めることを怠りくも膜下出血を見落とした過失が認められるというべきである。」
トラウマティックタップとは、腰椎穿刺の際に近くの血管に針が当たってしまい、髄液にそこから血液が混入することをいいます。
病院が、髄液検査結果で認められたキサントクロミーをトラウマティックタップの影響と決めつけて、詳しい検査を継続しなかったために、くも膜下出血を見落としたと過失を認めています。
「Bさんを脳神経外科医に紹介するなどしていれば,更にMRIやCTを用いた脳血管撮影検査が行われることにより,くも膜下出血及び脳動脈瘤の存在が確定的に診断されていた可能性は極めて高く,その場合,破裂脳動脈瘤に対し,早急にクリッピング術などの再破裂を予防するための処置がとられることとなるところ,同月21日の時点における原告の臨床症状がくも膜下出血としては軽度であったことをも考慮すれば,上記処置により重篤なくも膜下出血を防止することができた」
これは、適切に脳神経外科に紹介し、専門医によるMRIやCT検査を受けていれば、くも膜下出血を早期に発見できた可能性が高いこと、はじめに受診した時のBさんのくも膜下出血としての症状は軽度だったと考えられるため、早急に治療を受けていれば、寝たきりになるほど重篤化することは防止できたと判断しています。
このケースでは、寝たきりになったBさんにかかる介護費用などを含めて約1億6000万円の賠償を認めました。
ケース3
平成13年(2001年)に31歳だったCさんが、出産から2ヶ月後に、目の奥を針が刺すような痛みや、激しい頭痛を感じて救急病院を受診しました。しかし、診察した医師は痛み止めの薬を出しただけでCさんを帰宅させました。その後も5日間頭痛が続き、左のまぶたが下がってきたなどの他の症状もあることを伝えましたが、CT検査や腰椎穿刺の検査はされませんでした。それから14日間後に不穏状態となり救急搬送され、CT検査を受けている最中にけいれんを起こし、寝たきりの状態になりました。
裁判所の判断
長期間に渡って、くも膜下出血を疑うべき頭痛やその他の症状が続いていたのに、CT検査や腰椎穿刺を行わなかった点が問題として、初診時に関して過失はないとするものの、その後、くも膜下出血を疑うべき状況の時点での、医師の過失を認めました。
判決のポイント
「仮に腰椎穿刺が行われていた場合、クモ膜下出血の所見が得られれば、当然、直ちに本件動脈瘤を確認するため血管撮影等の検査が行われ、これにより、本件動脈瘤が確認された上、可能であれば根治術が施行されたと認められる」として、くも膜下出血を疑う状況にもかかわらず検査が実施されず、その結果寝たきりになってしまったCさんの介護費用などを含めて約1億6000万円の賠償を認めました。
この3つのケースは、くも膜下出血の典型的症状、「激しい頭痛」が続いていると訴え続けたケースです。CT検査をするべきではないか、CTではっきりしなくても腰椎穿刺をすべきではないか、腰椎穿刺で血液が認められれば、針で刺したときの出血だと安易に考えず、くも膜下出血を疑うべきではないか、医師に慎重に判断することを求めています。
くも膜下出血が、死に至る可能性がある重篤な病気だからこそ、適切に診断をするべきと考える裁判所の姿勢は適切だと考えます。
くも膜下出血の重症度分類
くも膜下出血の死亡率は10~67%ともいわれ、予後が悪い病気だと思われていますが、発症した時の出血がわずかであったり、症状が軽ければ軽いほど、治療をすれば効果があることも知られています。亡くなってしまうケースに多いのは、自宅で心肺停止になってしまったり、発症直後に意識がないなど、重い症状がある場合です。重症の場合には死亡率が高くなりますが、軽い症状の患者さんでは社会復帰されている方も大勢おられます。
くも膜下出血の治療方針を決定するためには重症度の判定が重要とされています。
ここでは重症度の分類のために世界的に活用されている「WFNS分類」「Hunt and Hess分類」「Hunt and Kosnik分類」の3つを紹介します。
WFNS分類
WFNS分類は、主要な局所神経症状の有無と意識レベルを表すGCS score(スコア)によって、くも膜下出血の重症度を5つのグレードに分類しています。
意識がはっきりしていて、失語や麻痺などの神経症状がないGradeⅠやⅡは軽症です。失語や麻痺などがあり、混乱した会話や不適当な発語などがあったとしても、くも膜下出血としてはGradeⅢです。
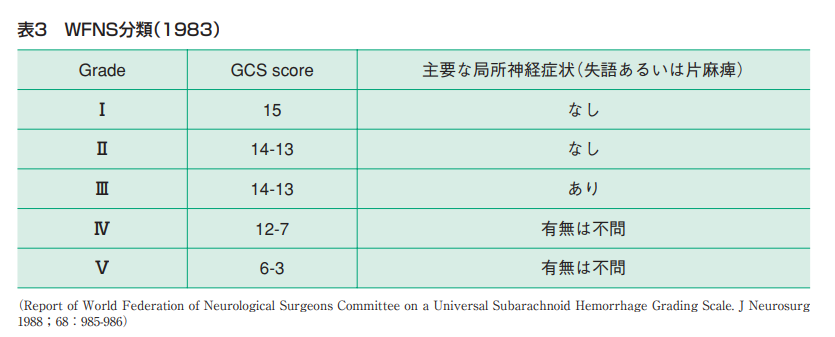
GCS score(スコア)とはTeasdale G医師達によって、1974年に発表された意識レベルの評価指標で、現在まで広く使用されている意識障害評価の「世界標準」です。15点が満点、深い昏睡状態が3点です。

Hunt and Hess(ハンドアンドヘス)分類
Hunt and Hess分類は、頭痛などの自覚症状や項部硬直、意識障害や神経症状の有無によって重症度を5つに分類しています。Hunt and Hess分類、Hunt and Kosnik分類、WFNS分類の中でもっとも古くから使われています。

Hunt and Kosnik(ハンドアンドコスニック)分類
Hunt and Kosnik分類は、頭痛などの自覚症状や項部硬直、意識障害や神経症状の有無によって重症度を7つに分類しています
3つの分類全てで、グレードが高くなるほど予後が不良だといわれています。
裁判で戦うことは難しいと判断した実際のケース
当事務所に、若くしてくも膜下出血を発症された患者さんのご遺族が相談に来られました。大切な家族を失われたご遺族のために、何かできないかと様々な角度から、日本語、英語の医学文献を読み漁り、これまでのくも膜下出血に関する裁判例も調べました。しかし、ご相談にこられた患者様のケースでは、頭痛の症状を我慢しておられ、救急車で搬送されたときにはすでに重い症状があったため、裁判で戦うことは難しいと判断せざるを得ないケースでした。医療機関の対応は、いくつかの問題点があり、おかしな対応もたくさんあったため、御本人の無念を晴らすための法的手段について色々、思い悩みました。しかし、裁判では証明するための証拠がなければなりません。その決め手が得られなかったため、その旨、正直にご遺族に説明しました。このような説明をする時は、本当にやるせない思いになります。
ご遺族は、裁判でお金を得たいわけではなく、責任を認めない病院に対して少しでも落ち度を認めてほしい、というお気持ちで行動されていました。
裁判で責任を追及できるかは、『受診時の状態』が重要
くも膜下出血の予後には、発症時の意識障害の程度もよく関係しているといわれています。これを正確に評価することも重要になります。
発症後に予後を悪化させる因子としては、再出血と遅発性脳血管攣縮、水頭症などの合併症が挙げられます。特に、再出血は高い確率で予後を悪化させるといわれています。
医療機関の過失を認めた先の判例を見ると、いずれのケースも「頭が痛い」という症状が始まった発症のときには、頭痛や吐き気だけで意識障害はなかった、予後良好だった可能性が高いケースということになります。
また、発症後24時間以内の再出血が多いといわれていますが、発症から数日~数週間程度の経過があって再出血を起こしていることから考えて、初めの時点でくも膜下出血だと診断ができていれば、後遺障害を残さず救命できた可能性が高いケース、ということもいえます。
ですが、反対に、頭痛をずっと我慢して医療機関を受診していなかった場合には、意識状態が朦朧としてから救急車で搬送されたとしても、後遺症が残ったり亡くなってしまったりすることが避けられなくなっていきます。
裁判で、医療機関の責任を追求できるかどうかの視点で考察すると、患者さんが「激しい頭痛」を訴え、くも膜下出血としては軽い症状のときに病院で放置されてしまったようなケースでは、見落としの責任を追求しやすいということになるでしょう。
医療機関側から「くも膜下出血が重症だったので仕方がなかった」というような説明を受けた場合…
言い訳をされているのでは?と思ったら、患者さんが医療機関を受診したときの状態(まだ意識はしっかりしていたかどうか)を正しく評価してみなければいけません。頭痛はあったけれど、歩いて自分で病院に行った、という状況なら元気に回復された可能性は高くなり、病院側の見落としの責任を追求できる可能性も高くなるということになります。
客観的事実を正確に読み解くことの必要性
今回は、くも膜下出血について、専門的分類など難しい説明が多くなりましたが、「何かおかしいのではないか」と感じたときは、カルテや画像、血管治療の動画などから客観的事実を正確に読み解いていく必要があります。そのことを広く知ってもらいたいと考え、専門的な用語も含めてご紹介しました。少しでも今、悩んでおられるご家族やご遺族の助けになれたらと思います。
図の出典:脳卒中治療ガイドライン2009




